Боль предупреждает вас, когда с вашим телом что-то не так. Но когда это длится слишком долго, она расстраивает организм, снижает иммунитет и вызывает депрессию. Поэтому, хроническая боль признана болезнью, которую необходимо лечить. Почти треть людей нуждается в профессиональной помощи в борьбе с ней.
Боль, как нежелательная тень, сопровождает нас от рождения до смерти. Каждый десятый человек борется с мигренью, каждый четвертый человек ежедневно испытывает боли в спине. У 50-80 % пациентов даже хроническая боль вообще не лечится или лечится неправильно. Около 50 % больных раком страдают от боли.
Пациент страдает, потому что «у него больше ничего нет». Ведь считается, что страдание облагораживает, а шутники говорят, что «когда 40-летний мужчина просыпается утром и у него ничего не болит, значит, он мертв».
Между тем медицина знает способы справиться с болью, независимо от ее происхождения. Поэтому нельзя мириться с страданиями.
Если ваш врач пытается сказать вам, что нужно привыкнуть к боли, не соглашайтесь и не терпите это.
Согласно рекомендациям Всемирной организации здравоохранения (ВОЗ), хроническую боль, как и любое заболевание, следует лечить как можно скорее. Тогда велики шансы, что её можно будет преодолеть простыми методами.
Содержание
Виды боли
Боль — наш союзник только тогда, когда она сигнализирует об опасности (предостерегает от ожогов, если вы поднесете руку к огню), сообщает о болезни (аппендиците, печеночной колике, сердечном приступе). Если страдание длится слишком долго, это вызывает отвлечение внимания, бессонницу, хроническую усталость, упадок сил и даже депрессию.
Острая боль
Острая боль, то есть боль, которая длится непродолжительное время и проходит вместе с заболеванием, которое ее вызывает, полезна как для нас, так и для врача, поскольку заставляет искать ее причину и помощь специалиста. Когда болит зуб, идем к стоматологу, ухо — к ЛОРу. Как бы мы узнали об аппендиците, если бы не боль? Острая боль проходит после того, как болезнь вылечена. Если этого не происходит, то она из благодетеля превращается во врага.
Хроническая боль
Хроническая боль — это боль, которая длится более 3-х месяцев. Он может сопровождать многие заболевания — дегенеративные изменения суставов, ревматические заболевания, мигрень, невралгию, хотя чаще всего связан с раком. Иногда боль появляется каждый день на несколько часов или несколько раз в неделю или месяц. Это всегда ухудшает качество жизни.
Механизм болевых ощущений
Чаще всего мы имеем дело с так называемыми рецепторами боли, которые возникают в результате раздражения (например, в результате травмы, а затем воспаления вокруг места повреждения) рецепторов боли, находящимися в наших тканях.
Нервный импульс от такого рецептора передается по нервам, ведущим к спинному мозгу и коре головного мозга, где ощущается (воспринимается) боль.
В этом механизме важную роль играют многочисленные вещества (в том числе простагландины), которые вырабатываются в месте повреждения и, снижая порог возбудимости болевых рецепторов, усиливают импульс. Это приводит к усилению болевых ощущений. Вот как болит колено, когда мы бьем себя, так болит горло, когда мы заражаемся.
Около 1 % всех болевых синдромов — это невропатическая боль (корешковая боль, фантомная боль после ампутации ноги или руки, постгерпетическая невралгия, диабетическая невропатия).
Таким образом, боль указывает не на то, что ткани больны, а на то, что наша нервная система повреждена. Чаще всего возникает ощущение жжения.
Из-за сложного механизма возникновения невропатическая боль очень трудно поддается лечению. Это возможно только примерно у 60% пациентов. Рецепторную боль можно преодолеть почти на 100%.
Симптомы хронической боли
С каждой болью нужно бороться. В тяжелых случаях мы лечим причину и только снимаем боль.
В случае хронической боли, которая сама по себе является болезнью (она утратила свои предупреждающие и защитные функции), вы должны бороться как с причиной, так и с самой болью.
Почему это так важно? Потому что длительная боль разрушает все тело. Это приводит к хроническому стрессу, нарушающему работу всех систем. Люди с хронической болью страдают бессонницей, не имеют аппетита, раздражительны или апатичны.
Со временем происходят изменения нервной системы, искажения психики. Мы не можем сосредоточить свои мысли ни на чем, кроме боли. Нам не хочется разговаривать или работать. Люди, страдающие болью, теряют радость жизни, замыкаются в себе или становятся агрессивными.
Стойкость к боли
Один и тот же раздражитель может вызвать у одного человека сильную боль, а у другого — слабую или никакую. Боль — явление сложное, не только сенсорное, но и эмоциональное.
Это зависит от:
- индивидуального болевого порога (самый низкий уровень интенсивности раздражителя, считающегося болезненным),
- толерантности к боли (верхней границы интенсивности боли),
- болевой чувствительности (шкала интенсивности определяется между болевым порогом и толерантностью к боли),
- предыдущего опыта в этой области (повторялась ли боль и как часто)
- настроение
- погода
- время суток.
Стрессовый человек сильнее чувствует любую боль. Иногда ночью боль сильнее.
Гормоны тестостерон и прогестерон также влияют на интенсивность болевых ощущений — их высокий уровень помогает легче переносить болезни.
Интенсивность боли можно измерить. Для этого наиболее распространена 11-балльная числовая шкала (NRS) от 0 до 10. Пациент отмечает на ней точку, которая выражает свою боль, считая от нуля (не причиняет вреда) до 10 (боль невыносима). Это очень полезно — это позволяет выбрать лечение, соответствующее боли, которую вы чувствуете, и контролировать его эффективность.
Боль помимо температуры, давления, пульса и частоты дыхания — является пятым важным параметром и должна быть занесена в медицинскую карту пациента.
Если пациент оценивает свою боль выше «5» в течение 2-3 дней, он должен сообщить об этом врачу.
Лечение
Каждый врач, помимо лечения основного заболевания, должен позаботиться об обезболивании.
В наши дни вы не можете принимать страдания, потому что есть методы, позволяющие не терпеть боль хотя бы до предела, приемлемого для пациента.
Поэтому, если врач такой помощи не оказывает, нужно обращаться за ней обязательно.
В случае проблем с назначением обезболивающих, когда пациенту необходимы все более и более высокие дозы лекарств в очень короткие сроки или показаны инвазивные методы терапии, врач должен направить пациента на обезболивания.
Пациент может сам запросить такое назначение, если не видит прогресса в лечении.
Существуют специализированные клиники, где занимаются лечением хронических болей различного происхождения.
Обезболивающие препараты
Хотя существуют разные способы, доминирующим методом борьбы с болью является фармакология.
Чаще всего мы делаем обезболивающие сами, не посоветовавшись с врачом, хотя не всегда осознаем побочные эффекты их чрезмерного употребления. Кровотечение из желудочно-кишечного тракта, почечная недостаточность, печеночная недостаточность, сердечно-сосудистые недуги — вот чем может закончиться передозировка популярных препаратов.
Между тем, чтобы препарат был эффективным и безопасным, его нужно подбирать индивидуально. Потому что «то, что помогло нашему соседу, может навредить нам».
Выбор обезболивающих средств
При выборе препаратов с обезболивающим действием врач использует трехступенчатую анальгетическую лестницу (изначально этот метод применялся только при онкологической боли). Речь идет о приеме правильного препарата в правильной дозе и в нужное время. В результате достигается максимально возможный эффект при минимизации побочных эффектов (например, сонливости или запоров). Доза и форма применения препарата (капли, таблетка, пластырь) подбираются индивидуально.
При легкой боли (NRS 1-4) используются парацетамол и нестероидные противовоспалительные препараты. Обладают обезболивающим и противовоспалительным действием, в т.ч. за счет снижения выработки простагландинов, которые отвечают за сенсибилизацию наших болевых рецепторов.
При умеренной боли (NRS 5-6) вводятся слабые опиоиды (например, кодеин, DHC, трамадол).
При сильной боли (NRS 7-10) сильные опиоиды (например, морфин, фентанил, бупренорфин, метадон, оксикодон). Они воздействуют на центральную нервную систему (головной и спинной мозг).
Комбинирование препаратов с разными механизмами действия приносит хорошие результаты. Тогда можно использовать синергию их действия (давая меньшие дозы каждого лекарства, в сумме достигается лучший терапевтический эффект, чем каждый из них в отдельности).
Кроме того существуют готовые препараты, представляющие собой комбинации лекарств, например парацетамол с трамадолом или кодеином.
Также часто используются различные адъюванты (например, антидепрессанты, противосудорожные средства, спазмолитики, стероиды, противорвотные средства и т. д.).
Миф о том, что морфин (используемый в терапии хронического обезболивающего от рака) приравнивается к лекарству, существует даже среди врачей. Поэтому они без надобности обрекают тяжелобольных на дополнительные страдания. Между тем, как показали американские эксперименты, проверены были 12 тыс. человек. Пациенты после употребления морфина пристрастились к нему только 4 человека из этой группы.
Морфин, введенный в правильных дозах под наблюдением опытного врача, облегчает страдания и крайне редко вызывает привыкание. В распоряжение врачей попадают все более современные препараты с морфином.

5 правил приема обезболивающих
- Прочтите инструкцию по применению. Из неё вы узнаете, когда и как принимать препарат и каковы противопоказания.
- Не превышайте рекомендованную суточную дозу. Большинство препаратов достигают потолочного эффекта, т.е. после приема более высокой дозы их эффективность не увеличивается.
- Не смешивайте разные нестероидные противовоспалительные препараты (НПВП), иначе у вас накопятся побочные эффекты.
- Если в инструкции указано принимать лекарство каждые 4 часа, следуйте этому правилу, чтобы поддерживать постоянный уровень лекарственного вещества в организме.
- Большинство безрецептурных обезболивающих следует принимать после еды, запивая водой.
Альтернативные методы
Медикаментозное лечение может подкрепляться инвазивными методами лечения, такими как термолиз и закупорка (невролиз). Показания к такому лечению имеют 15-20 % пациентов, страдающих хроническими болями.
Термолезия — это временное отключение болевого нерва с помощью электрического тока. Дает хорошие результаты, например, при невралгии тройничного нерва и некоторых болях в позвоночнике. Блокады применяют на короткое (если используются местные анестетики) или на несколько месяцев (в случае так называемых нейролитических средств) выключения нервной проводимости. Они хорошо работают, например, при боли в опорно-двигательной системе, раке поджелудочной железы.
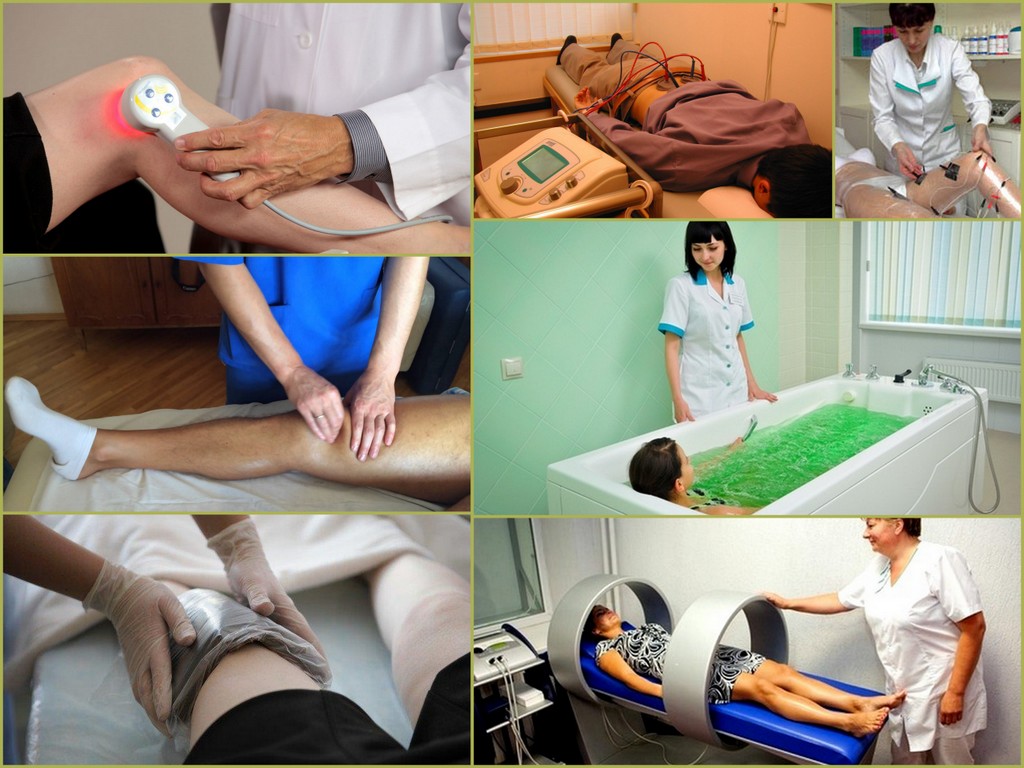
Иногда лечению помогает физиотерапия. Она улучшает кровообращение, снижает мышечное напряжение и снимает боль, связанную с остеоартритом. Боль в мышцах и суставах облегчает расслабление, растяжение, укрепление мышечного корсета. Процедуры и упражнения должен подбирать врач.
Некоторые прибегают к альтернативной медицине, например к акупунктуре, фитотерапии.
Психотерапия тоже очень помогает.
Существуют и другие методы обезбаливающей терапии.
Обязательно проконсультируйтесь с врачом. Только он может назначить комплексное эффективное лечение.